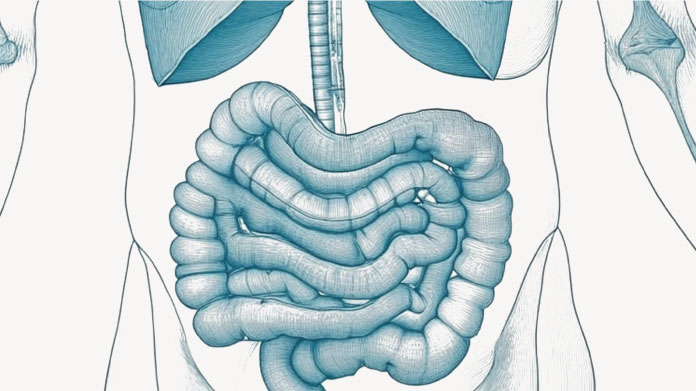
Kolitis: Symptome, Ursachen und natürliche Behandlungen
Schmerzen im Unterbauch? Verdacht auf Kolitis? Überblick über die typischen Symptome, Ursachen und Optionen zur Linderung der Beschwerden.
Was ist Kolitis?
Der Begriff Kolitis bezeichnet eine Entzündung der Wand des Dickdarms, des Teils des Darms, der sich an den Dünndarm anschließt und bis zum Rektum reicht.
Sie kann akut sein, d. h. plötzlich auftreten, mit einem schnellem Verlauf, oder chronisch, d. h. die Symptome halten über einen längeren Zeitraum an, in der Regel länger als drei Monate.
Es handelt sich nicht um ein präzise abgegrenztes Krankheitsbild, sondern um eine Reihe sehr unterschiedlicher Krankheiten und Störungen, die zu Entzündungen führen. Wenn sie schnell behandelt wird, ist eine Kolitis in den meisten Fällen harmlos.
Symptome einer Kolitis
Die Hauptsymptome einer Dickdarmentzündung
Eine Kolitis äußert sich immer durch einen gestörten Stuhlgang: Durchfall oder Verstopfung, Bauchschmerzen (anhaltend oder vorübergehend), Blähungen ... (1) Manchmal kommt es auch zu Gewichtsverlust und Müdigkeit.
Biologisch gesehen sind in der Regel eine Hyperleukozytose (hoher Anteil an weißen Blutkörperchen im Blut) und ein erhöhter CRP-Wert (Zeichen einer Entzündung) festzustellen. Eine Endoskopie ermöglicht eine sichere Diagnose.
Weitere Symptome, die sich je nach Art der Colitis unterscheiden
Je nach Ursache der Kolitis können zusätzliche Symptome auftreten:
- Bei infektiöser Kolitis: Fieber und Dehydrierung
- Bei Beschwerden, die durch bestimmte Antibiotika verursacht werden: manchmal blutiger Durchfall und starke Schmerzen
- Bei Beschwerden aufgrund von Strahlentherapien: blutiger Stuhl, bis zu mehreren Monaten nach der Behandlung
- Bei chronisch-entzündlichen Erkrankungen: wiederkehrender blutiger Stuhl
- Bei Reizdarmsyndrom: Blähungen, Gas, Verdauungsschwierigkeiten, Magenschmerzen
Bei längerem Durchfall kann ein Mangel an bestimmten Vitaminen entstehen, da die Nährstoffe schlechter aufgenommen werden und die Bakterienflora im Dickdarm die Vitamine B und K weniger gut herstellen kann.
Kolitis und Koliken: Vorsicht vor Verwechslungen
Achtung, eine Kolitis ist nicht zu verwechseln mit einer Nierenkolik. Letztere äußert sich durch starke Schmerzen im Rücken und im Unterleib, meist als Folge eines plötzlichen Druckanstiegs in den Harnwegen.
Sie hat auch nichts mit Säuglingskoliken zu tun, die durch häufiges und lang anhaltendes Schreien ohne ersichtlichen Grund in den ersten Wochen nach der Geburt gekennzeichnet sind.
Diese Verwechslungsgefahr besteht, weil das Wort „Kolik“ für eine Vielzahl von Beschwerden verwendet wird, darunter auch Durchfall.
Was sind mögliche Ursachen für Kolitis?
Ursachen der akuten Kolitis
Eine akute Kolitis kann mehrere Ursachen haben:
- Eine Infektion mit einem Krankheitserreger: Viren (Herpes), Bakterien (Salmonellen, Shigellen, Yersinien, Cholera, Staphylokokken, Escherichia coli), Pilze (Candida, Histoplasma), Parasiten (Amöben, Trematoden...). Sie kann auch die Folge einer Lebensmittelvergiftung sein.
- Die Einnahme von Medikamenten (meist Antibiotika oder Abführmittel im Übermaß). Dies kann zu einer schweren „pseudomembranösen Kolitis“ führen.
- Eine schlechte Vaskularisierung des Dickdarms in Verbindung mit arteriellen Schäden (Atherosklerose) (2): Man spricht von „ischämischer Kolitis“. Hierbei handelt es sich um einen absoluten Notfall.
- Bestimmte Krebsbehandlungen (vor allem Bestrahlungen des Unterleibs und Chemotherapien)
Ursachen für chronische Kolitis
Für eine chronische Kolitis gibt es drei Hauptursachen:
- Das Reizdarmsyndrom, das zu „spastischer Kolitis“ führt
- Chronisch-entzündliche Erkrankungen, insbesondere Colitis ulcerosa (CU) und Morbus Crohn, während der „Schübe“
- Colitis ulcerosa, eine Autoimmunerkrankung
Vorbeugung und Linderung von Kolitis
Die Mittel zur Prävention von Kolitis und Linderung der Symptome sind je nach Ursache sehr unterschiedlich:
- Um Infektionen zu begrenzen, halten Sie sich an die grundlegenden Hygienemaßnahmen: vor dem Essen und nach dem Stuhlgang Hände waschen, das Haltbarkeitsdatum von Lebensmitteln beachten, die Kühlkette nicht unterbrechen.
- Schränken Sie bei einem Schub den Verzehr von fettigen und scharfen Lebensmitteln ein. Vermeiden Sie außerdem Kaffee, Alkohol und kohlensäurehaltige Getränke.
- Nehmen Sie systematisch ein Nahrungsergänzung mit Probiotika ein (in der Apotheke wird oft Saccharomyces Boulardii empfohlen), wenn Sie Antibiotika nehmen müssen.
- Wenn Sie an chronischen Krankheiten leiden, ist es generell ratsam, spezielle Diäten zu befolgen, besonders in akuten Phasen. So wird bei Morbus Crohn empfohlen, auf Ballaststoffe („rückstandsarme Diät“) und reizende Lebensmittel zu verzichten, um die Verdauungsarbeit zu minimieren.
- Trinken Sie über den Tag verteilt mindestens 2 Liter Wasser, vermeiden Sie große Mengen auf einmal und trinken Sie nicht während der Mahlzeiten.
- Teilen Sie Ihre Mahlzeiten auf, essen Sie nicht zu viel auf einmal, damit die Bewegungen des Dickdarms nicht zu sehr angeregt werden, und kauen Sie die Nahrung gut.
Natürliche Behandlungsansätze und Nahrungsergänzungsmittel bei Kolitis
Probiotika und Kolitis
Mehrere klinische Studien (3-4) untersuchen den Nutzen von Probiotika für die Dickdarmflora.
Probiotika, die Bifidobakterien und Laktobazillen enthalten, sind am vielversprechendsten (probiotische Nahrungsergänzungsmittel für den Dickdarm wie Colon Friendly, enthalten in der Regel die besten Stämme).
Das Probiotikum Saccharomyces Boulardii ist die am besten dokumentierte Hefe bei Durchfall. Probiotika sind in einer Reihe von Lebensmitteln enthalten, z. B. in Kefir, Tempeh, Miso und Joghurt.
Vitamine, um Mangelerscheinungen zu verhindern
Menschen, die an chronischer oder wiederholter Kolitis leiden, haben ein erhöhtes Risiko für einen Mangel an bestimmten Vitaminen: Ihre Darmflora stellt weniger Vitamine her (insbesondere Vitamine der B-Gruppe), sie können über die Darmbarriere schlechter aufgenommen werden und bei blutigem Durchfall kann es zu erheblichen Verlusten kommen.
Nach Rücksprache mit einer medizinischen Fachkraft kann eine Nahrungsergänzung mit Vitaminen und Mineralien in Betracht gezogen werden.
Omega-3-Fettsäuren und die Darmflora
Omega-3-Fettsäuren, die in fettem Fisch vorkommen und deren empfohlene Tagesdosis oft weit verfehlt wird, tragen nicht nur zur Gesundheit des Herzens und der Gehirnfunktion bei.
Sie scheinen auch eng mit einer gesunden Darmflora verbunden zu sein (5).
Daher kann eine Nahrungsergänzung mit Omega-3-Fettsäuren in Betracht gezogen werden (idealerweise mit einem sehr gut verdaulichen Präparat, wie z. B. Super Omega-3). Die Zufuhr von anderen Fetten sollte hingegen eingeschränkt werden, insbesondere gesättigte Fette, die zu „fettigem Durchfall“ führen können.
Curcumin und Darmentzündungen
Curcumin ist eine biologisch aktive Verbindung in Kurkuma, die dazu beiträgt, Entzündungen zu reduzieren und das Immunsystem zu unterstützen, zu dem auch die Darmflora gehört.
Es kann insofern nützlich sein, als die Entzündung der Dickdarmschleimhaut an der Störung des Immunsystems beteiligt ist und die Selektion pathogener Bakterien auf Kosten kommensaler Bakterien fördert.
Die am besten bioverfügbaren Formen (wie in Curcumin Solution) sind bei Kolitis besonders empfehlenswert.
Nahrungsergänzungsmittel bei Kolitis: kleine Erinnerung
Diese natürlichen Lösungen sollten selbstverständlich nur unter der Aufsicht eines Gesundheitsexperten (z. B. Gastroenterologe) in Betracht gezogen werden.
TIPP VON SUPERSMART
Quellenangaben
- Thoeni RF, Cello JP. CT imaging of colitis. Radiology, 2006;240:623—38.
- Balthazar EJ, Yen BC, Gordon RB. Ischemic colitis: CT evaluation of 54 cases. Radiology 1999;211:381—8.
- Huang C, Hao W, Wang X, Zhou R, Lin Q. Probiotics for the treatment of ulcerative colitis: a review of experimental research from 2018 to 2022. Front Microbiol. 2023 Jul 6;14:1211271. doi: 10.3389/fmicb.2023.1211271. PMID: 37485519; PMCID: PMC10358780.
- Roy S, Dhaneshwar S. Role of prebiotics, probiotics, and synbiotics in management of inflammatory bowel disease: Current perspectives. World J Gastroenterol. 2023 Apr 14;29(14):2078-2100. doi: 10.3748/wjg.v29.i14.2078.
Menni, C., Zierer, J., Pallister, T. et al. Omega-3 fatty acids correlate with gut microbiome diversity and production of N-carbamylglutamate in middle aged and elderly women. Sci Rep 7, 11079 (2017). https://doi.org/10.1038/s41598-017-10382-2
Schlüsselwörter
Kommentar
Sie müssen mit Ihrem Konto verbunden sein, um einen Kommentar hinterlassen zu können
Dieser Artikel wurde noch nicht bewertet, schreiben Sie die erste Kundenbewertung
65 Tage
Bestelle das Produkt seit Jahren immer…
Bestelle das Produkt seit Jahren immer wieder ist echt super, Preis Leistung ist ok könnte noch ein bisschen billiger sein aber sonst ok
SONJA Hofbauer
65 Tage
Schnelle Lieferung
Schnelle Lieferung. Gute Begleitung der Lieferung
SCHARWAECHTER Hans Juergen
67 Tage
Die Ware ist bei mir gelandet
Die Ware ist bei mir gelandet, Verkaufsabwicklung i.o. Zu Qualität und Wirkungkann ich noch nichts sagen.
FINDEISEN RICHTER Iris
68 Tage
Zuverlässig
Alles ok und schnelle Lieferung
Vera
70 Tage
Top Produkte und schneller…
Top Produkte und schneller Service/Lieferung
STEINBACH DUARTE Lucie
73 Tage
Schnelle Lieferung.
Schnelle Lieferung.
DaniR
73 Tage
Qualität der Ware.
Gute Kommunikation, schnelle Abwicklung, hochwertige Ware.
Jan
75 Tage
Hilft sehr gut
Hilft sehr gut
Kunde Hans Wilhelm
78 Tage
Super Produkte und die Qualität ist…
Super Produkte und die Qualität ist hervorragend.
ER.
78 Tage
Zuverlässig und schnell
Prompte Lieferung, alles gut. Ich hoffe die Ware/ Medikament auch, da sie ja aus dem Ausland kommt und ich sie nicht nach prüfen kann. Einfach doof, dass man in Deutschland keine Mittel kaufen kann, die woanders als Nahrungsergänzung frei verkäuflich sind, obwohl diese eigentlich nicht schaden können. Es sei denn natürlich, man nimmt davon riesige Mengen, aber dann müsste Deutschland KonsequenterWeise auch Industriell hergestellten Zucker jeglicher Art verbieten.
Marion Weiss
81 Tage
Falschlieferung umgehend beseitigt und…
Falschlieferung umgehend beseitigt und schnell richtige wäre ausgeliefert. Super service, danke.
Karl Erlacher
81 Tage
Ich habe schon mehrfach bei Super Smart…
Ich habe schon mehrfach bei Super Smart bestellt. Die Ware ist sehr gut und wie beschrieben. Gut verpackt und immer zügig geliefert worden.
Uwe Nievelstein
85 Tage
Alles top
Alles top , super schnelle Lieferung
SCHERFF Marcus
86 Tage
Super Qualität und super Produkte
Super Qualität und super Produkte
caprosso
88 Tage
Bin seit Jahren mit der Belieferung und…
Bin seit Jahren mit der Belieferung und dem Service von Supersmart sehr zufrieden
BERTHOLD Heinz
oder Geld zurück